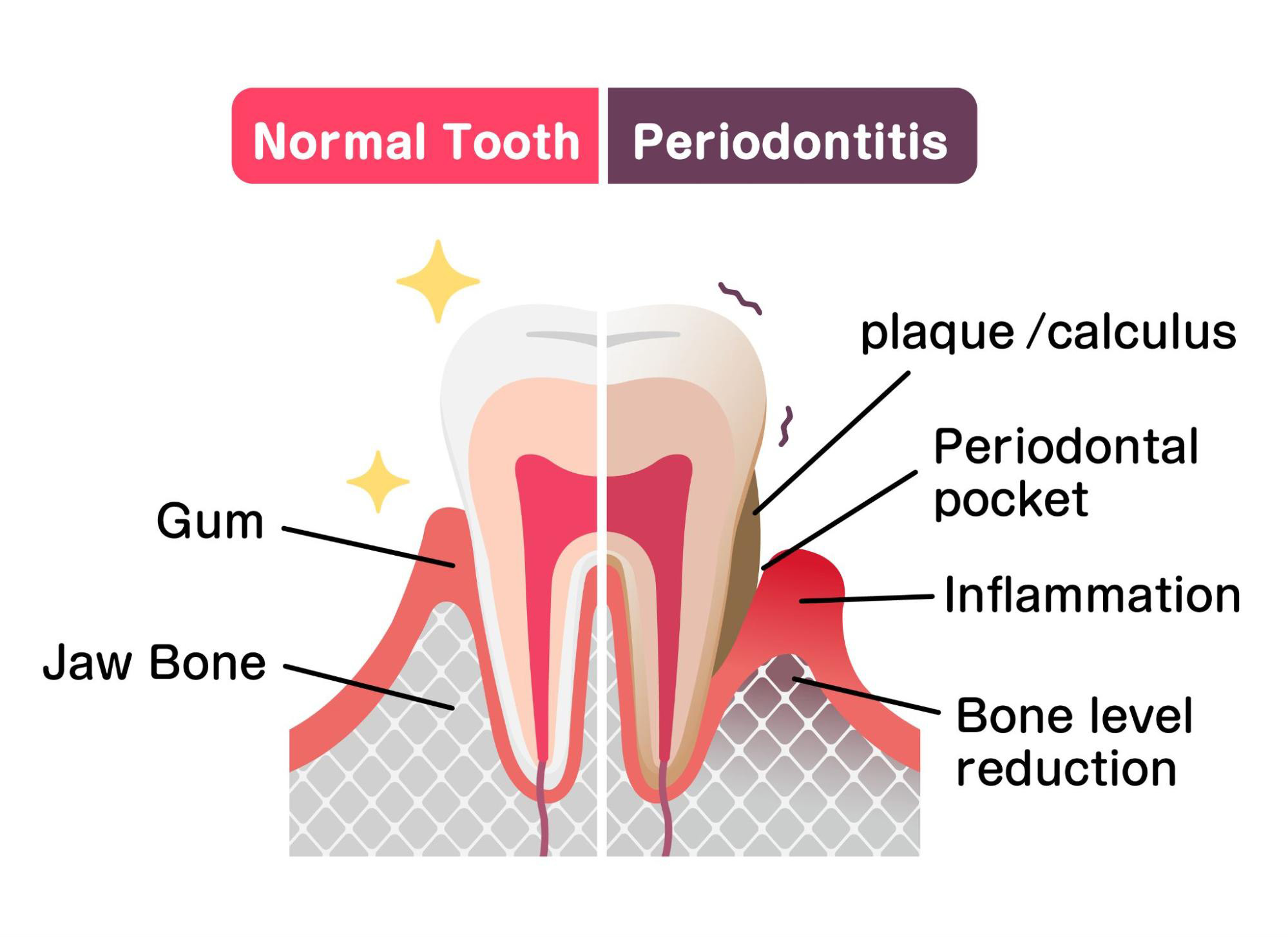
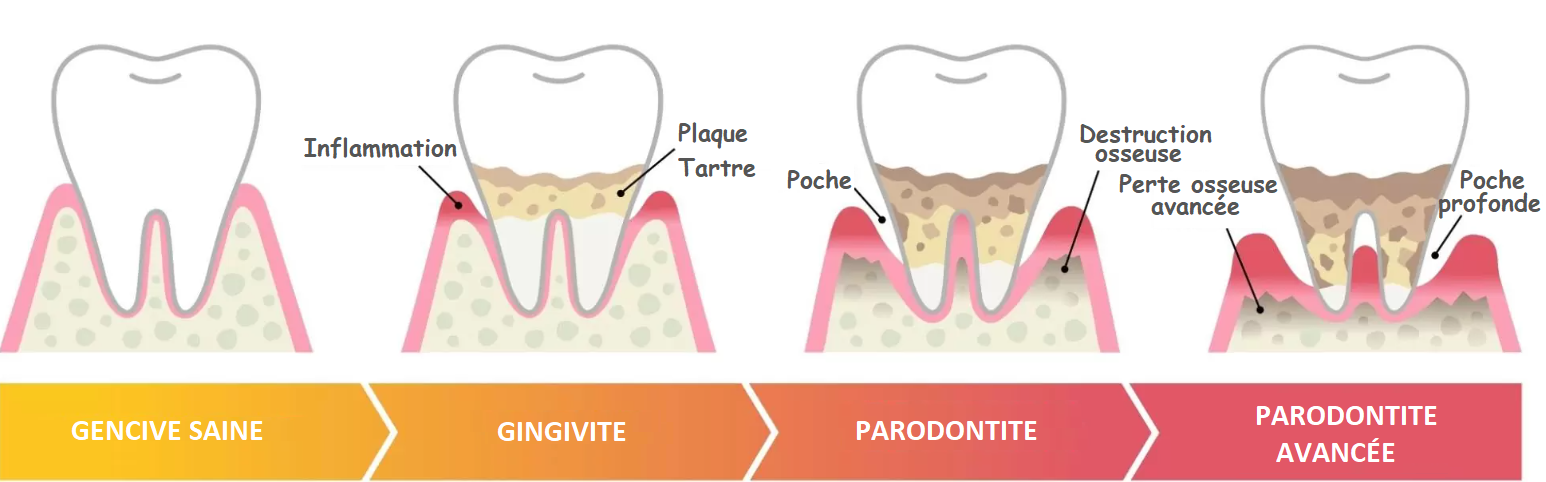
Qu’est-ce que c’est?
La parodontite est une forme avancée de la gingivite qui résulte en un infection sévère des tissus entourant vos dents. Quand la gingivite n’est pas traitée, les bactéries s’infiltrent au fond des tissus de soutien, induisant une forte réponse inflammatoire du corps. Dans ses efforts pour combattre ces bactéries invasives, le mécanisme de défense du corps altère accidentellement le parodonte—la structure de support de la dent. Cette réponse défensive conduit à une particularité de la parodontite : la perte de l’attache parodontale et une destruction osseuse ultérieure. Au fur et à mesure que la gencive et l’os se dégradent, les dents deviennent lâches et mobiles, et en fin risquent de tomber dû au manque de l’intégrité structurelle.
Causes
La bouche de l’être humain est l’abri des centaines de différents types de bactéries, dont la plupart ne représentent pas un danger pour les individus sains. Cependant, une hygiène orale quotidienne inadéquate permet à ces bactéries de se proliférer et de s’accumuler sur les dents, ce qui augmente significativement le risque de troubles dentaires.
Les parodontites sont typiquement causées par une mauvaise hygiène dentaire. Lorsque vous ne vous brossez pas les dents et que vous ne nettoyez pas les zones difficilement accessibles de votre bouche, cela résulte en:
- Une prolifération des bactéries dans la cavité buccale entrainant une formation de la plaque dentaire.
- Si la plaque n’est pas correctement éliminée, elle se minéralise avec le temps et ce qui en résulte la formation tartre.
- Ce tartre facilite davantage la colonisation bactérienne, qui s’étend vers la racine dentaire.
- La réponse immunitaire à la présence des bactéries provoque une inflammation gingivale.
- L’inflammation chronique altère l’attachement de la gencive à la racine dentaire ce qui entraine la formation des poches parodontales.
- Ces poches deviennent colonisées par des bactéries anaérobiques qui libèrent des toxines qui détruisent progressivement la gencive, les dents et les structures osseuses de soutien.
Facteurs de risque
Les facteurs de risque de la parodontite peuvent être soit modifiables, c’est-à-dire que vous pouvez les contrôler, ou non modifiables, facteurs que vous ne pouvez pas les contrôler.
Facteurs de risque modifiables:
- le tabagisme, qui est l’un des principaux facteurs de risque de la parodontite
- une mauvaise hygiène bucco-dentaire
- Diabète sucré ou diabète type 2
- Obésité
- La grossesse et d’autres affections qui causent des changements hormonaux chez les femmes (comme les menstruations ou la ménopause), ce qui peut rendre la gencive plus sensible.
- Les maladies affectant le système immunitaire, comme le VIH ou la leucémie
- Les médicaments qui réduisent le flux de salive dans la bouche
- Une mauvaise alimentation, y compris une carence en vitamine C
Facteurs de risque non modifiables:
- Âge
- Prédisposition génétique
Stades de la Parodontite
Maladie parodontale précoce
Au stade initial de la parodontite, les bactéries pénètrent dans l’os, au-delà de la gencive. Cette progression entraîne un retrait de la gencive, et des petites poches entre la gencive et les dents se forment. Ces poches créent un refuge pour les bactéries pathogènes, vu qu’elles sont difficiles à accéder et à nettoyer avec une brosse à dent ou un fil dentaire. La réponse immunitaire à l’infection exacerbe la récession du tissu gingival. À ce stade, les patients présentent en général un saignement de la gencive au cours du brossage et lors de l’utilisation du fil dentaire, accompagné d’un certain degré de perte osseuse.
Maladie parodontale modérée
Si elles ne sont pas contrôlées, les bactéries évoluent pour endommager et éroder le ligament parodontal, progressant vers l’os alvéolaire sous-jacent. Ce stade de la parodontite se manifeste souvent par des signes remarquables tels que le pus autour du rebord gingival, une mauvaise haleine chronique et une sensation d’inconfort. Au fur et à mesure que l’infection fragilise le parodonte, vos dents vont perdre progressivement le soutien osseux essentiel, ce qui entraîne une mobilité accrue. De plus, un risque élevé d’aggravation de l’infection existe, susceptible de déclencher une réaction inflammatoire généralisée dans l’ensemble de l’organisme.
Maladie parodontale avancée
Le parodonte, ou le système de soutien de la dent, est un tissu conjonctif composé du ligament parodontal, l’os alvéolaire, le cément et la gencive qui maintient la dent en place. Lorsque la maladie est avancée, le parodonte se détériore et la perte osseuse se poursuit. Si vous souffrez d’une parodontite avancée, vous pouvez avoir des douleurs intenses lors de la mastication, une mauvaise haleine et un gout désagréable dans la bouche. Sans soutien osseux, vos dents deviennent extrêmement fragiles et vous risquez de les perdre.
Si l’atteinte gingivale est détectée à un stade précoce, elle peut être inversée. Cependant, une fois que la perte osseuse autour des dents se produit à cause de l’infection, la maladie ne peut plus être inversée. Néanmoins, il est possible de la traiter avec un traitement approprié et une hygiène bucco-dentaire régulière et rigoureuse.
Symptômes
- Douleur plus intense que celle de la gingivite
- Saignement plus important que celui de la gingivite
- Gonflement des gencives plus important que celui de la gingivite
- Halitose (mauvaise haleine) qui ne disparaît pas
- Goût métallique désagréable dans la bouche
- Pus provenant de votre gencive
- Difficulté à manger
- Mobilité ou décollement des dents
- Dents qui tombent
- Abcès
- Différence dans la manière dont les dents s’emboîtent les unes dans les autres (altération de l’occlusion)
- L’apparition de nouveaux espaces entre les dents qui ressemblent à des « triangles noirs ».
Complications
Une parodontite non traitée peut entraîner:
- Abcès gingivaux récurrents
- Dents lâches ou mobiles
- Perte de dents
- Les membranes alvéolaires et parodontales peuvent être endommagées – l’os et les tissus entourant la racine des dents peuvent être endommagés.
- Récession gingivale. Votre gencive peut commencer à s’écarter de vos dents, ce qui les rend plus longues que d’habitude.
- Des troubles de la santé, tels que les maladies cardiaques et les accidents vasculo-cérébraux. Des études montrent que les personnes souffrant de parodontites récurrentes sont beaucoup plus susceptibles de développer des problèmes cardiaques ou de souffrir d’un accident vasculo-cérébral.
- Naissance prématurée – une femme enceinte souffrant de parodontite a un risque significativement plus élevé d’accoucher prématurément par rapport aux autres femmes.
Une GUNA non traité peut entraîner:
- Infection généralisée: la GUNA non traitée peut entrainer la diffusion de l’infection can cause dans la gencive et les tissus osseux entourant les dents. La gencive entre les dents risque de se détériorer à tel point que les dents deviennent lâches et commencent à tomber.
- GUNA récurrente: le patient va avoir des épisodes fréquents de saignement gingival et d’halitose (mauvaise haleine)
- La gangrène: Dans certains cas rares, une GUNA non traitée cause une infection grave des tissus environnants ce qui entraine leur nécrose.
Prévention
La manière la plus efficace pour prévenir la parodontite est de s’habituer à prendre soin de ses dents et de ses gencives d’une manière vigilante. Cela inclut des visites régulières chez le dentiste pour des nettoyages professionnels et des contrôles. Votre dentiste peut identifier des signes précoces de la parodontite et offrir un traitement approprié, ce qui peut prévenir la progression de la maladie. Adoptez une bonne hygiène bucco-dentaire dès un jeune age et suivez-la d’une manière rigoureuse tout au long de votre vie.
La nécessité de maintenir une bonne hygiène bucco-dentaire ne peut être surestimée. De nombreuses recherches confirment l’idée que les personnes qui maintiennent une routine d’hygiène bucco-dentaire rigoureuse sont beaucoup moins susceptibles de développer une gingivite, une parodontite ou une GUNA. Cette information vous encourage à contrôler votre santé bucco-dentaire et à prévenir ces maladies.
Un régime complet de santé bucco-dentaire comprend:
- Brossez-vous les dents pendant deux minutes deux fois par jour à l’aide d’une brosse à dents souple et rincez après chaque repas pour éviter l’accumulation de la plaque.
- Passez le fil dentaire entre les dents et autour de la gencive pour éliminer les aliments qui y sont accumulés.
- Utilisez de temps en temps un bain de bouche pour vous débarrasser des bactéries présentes dans votre bouche.
- Contrôles et suivis dentaires réguliers : Pour les personnes avec une bonne santé bucco-dentaire, il est recommandé de consulter leur dentiste au moins une fois chaque deux ans. Si vous ne voyez votre dentiste qu’une fois tous les deux ans, n’oubliez pas de prendre un rendez-vous.
Certains dentistes proposent des visites plus fréquentes, en particulier pour les personnes souffrant d’une maladie gingivale, qui devraient idéalement consulter leur dentiste au moins une fois par an. Il est essentiel de prendre un rendez-vous pour un suivi après le traitement afin de maintenir une bonne santé bucco-dentaire.
Pour les patients présentant un risque plus élevé de maladie gingivale, tels que le diabète, la sécheresse buccale, les fumeurs ou déficit immunitaire, des visites dentaires régulières tous les six mois sont recommandées. Ces visites permettent non seulement un nettoyage professionnel, mais aussi un suivi et une gestion efficace des complications potentielles de la santé bucco-dentaire.
Traitement parodontal compréhensible et personnalisé à Montréal, QC
Les maladies gingivales peuvent être gérées de manière efficace grâce à un traitement adéquat. Bien que le support structurel autour de vos dents ne soit pas entièrement récupérable une fois perdu, des soins parodontaux proactifs peuvent contrôler l’infection de manière significative et aider à reconstruire l’os et les tissus mous à des proportions considérables.
Un autre facteur qui peut vous rendre vulnérable à cette maladie est la génétique.
La génétique joue aussi un rôle dans la prédisposition de certains individus aux maladies gingivales, car certains types de bactéries buccales, comme le porphyromonas gingivalis, peuvent être plus fréquentes.
Une intervention précoce est cruciale pour une gestion réussie de la parodontite. Chez Blanc Dentaire, nous nous engageons à fournir des soins parodontaux adaptés. Après un examen approfondi, notre équipe de dentistes et de parodontistes élaborera un plan de traitement personnalisé. Les options thérapeutiques varient du nettoyage dentaire professionnel et de l’amélioration des pratiques d’hygiène bucco-dentaire à domicile à l’antibiothérapie et au détartrage et au surfaçage radiculaire (nettoyage en profondeur).
Notre objectif primordial est de stopper la progression des maladies gingivales et de restaurer la santé bucco-dentaire. Un traitement rapide et efficace permet non seulement d’éviter d’autres problèmes, mais aussi d’améliorer les résultats de l’ensemble du traitement, ce qui vous permet de retrouver et de préserver un sourire sain.
Traitement parodontal non chirurgical
Si le diagnostic de parodontite est posé, votre dentiste discutera d’abord avec vous des options de traitement non chirurgical. Ces méthodes sont très efficaces pour les formes légères de maladies gingivales, car elles visent à arrêter leur progression avant qu’elles ne causent des lésions plus graves et plus durables.
Quelques options thérapeutiques non chirurgicales incluent:
- Détartrage et surfaçage radiculaire
- Amélioration de l’hygiène bucco-dentaire à domicile
- Traitement antibiotique
Lors de la première consultation, le dentiste ou le parodontiste discutera et analysera avec vous toutes les options de traitement avant d’élaborer un plan de traitement qui fournira les meilleurs résultats pour vos besoins spécifiques.
Détartrage et surfaçage radiculaire:
La phase initiale du traitement de toutes les formes de parodontite comporte un nettoyage dentaire professionnel, qui comprend un détartrage des dents et un surfaçage radiculaire afin d’éliminer la plaque dentaire et le tartre au-dessus et au-dessous du rebord gingival.
Le détartrage et le surfaçage radiculaire sont effectués à l’aide d’appareils à ultrasons ou d’instruments manuels spéciaux et peuvent provoquer une certaine douleur ou gêne, surtout si une quantité importante de tartre s’est accumulée sur les dents et sous la gencive. Cela peut prendre un peu de temps.
Le nettoyage par le traitement AIRFLOW:
Chez Blanc Dentaire, nous utilisons une technologie de nettoyage innovante et de pointe, AIRFLOW, pour un nettoyage indolore, rapide, confortable et pratique des dents et de la gencive.
Ce traitement spécialisé utilise une combinaison d’air sous pression, d’eau et de poudre fine spéciale pour cibler et éliminer efficacement la plaque, le tartre et les dépôts alimentaires des surfaces dentaires et des zones difficilement accessibles, y compris les zones sous gingivales, sans irriter ni endommager la gencive. Il s’est révélé qu’il est exceptionnellement efficace dans la réduction de la profondeur des poches et dans l’atténuation de l’infection.

Le traitement AIRFLOW est réalisé à l’aide d’un appareil manuel qui projette un jet d’eau sous pression sur les surfaces dentaires et le long du rebord gingivale afin de nettoyer efficacement ces zones sans causer de gêne ou de douleur.
La poudre utilisée dans ce dispositif inhibe la croissance des bactéries pathogènes et favorise la santé osseuse, ce qui permet d’arreter la progression des maladies gingivales et de prévenir leur récurrence. Ce traitement présente un très grand nombre d’avantages qui le distinguent véritablement des techniques de nettoyage conventionnelles, offrant une qualité d’hygiène bucco-dentaire et de contrôle des infections incomparables.
Ce traitement est peu agressif pour la gencive et permet de régler la température de l’eau au niveau le plus confortable pour vous, ce qui en fait un excellent choix pour les patients avec une gencive sensible.
Entretien bucco-dentaire à domicile:
Un aspect important du nettoyage dentaire est que le professionnel dentaire fournit des instructions d’hygiène bucco-dentaire afin d’améliorer les habitudes d’hygiène du patient à domicile.
Réévaluation:
Après le rendez-vous de nettoyage, le patient doit retourner chez le dentiste pour une réévaluation de l’état parodontal, ce qui implique un examen qui observe l’état du parodonte et mesure les profondeurs de sondage pour voir si le processus de la maladie a été arrêté. Si la disparition de l’affection peut être confirmée, le patient doit retourner chez le dentiste pour des nettoyages réguliers programmés, car la parodontite est une maladie chronique qui peut être réactivée si l’environnement est favorable.
Traitement antibiotique:
Des infections plus graves et persistantes peuvent nécessiter un traitement par antibiotiques par voie orale. Dans certains cas, les dentistes peuvent injecter des antibiotiques directement dans la zone infectée pour aider à éliminer l’infection. En cas de maladie parodontale persistante réfractaire aux thérapies non pharmacologiques, des antibiotiques peuvent être administrés à la fois localement et par voie systémique, en fonction de la sévérité de la maladie.
Antibiotiques locaux:
Votre dentiste peut vous recommander des antibiotiques à utiliser seuls ou en association avec d’autres traitements des maladies gingivales. L’antibiothérapie commence généralement après une intervention chirurgicale au niveau de la gencive. Après un détartrage profond et un surfaçage radiculaire, un antibiotique puissant est soigneusement placé dans les poches infectées afin de réduire la charge microbienne, d’éliminer efficacement l’infection et d’aider à la cicatrisation des poches. Les antibiotiques habituellement utilisés sont la doxycycline, la minocycline, la tétracycline, l’amoxicilline, les macrolides et le métronidazole.
Le gluconate de chlorhexidine est un composé antimicrobien couramment utilisé dans le cadre d’une thérapie parodontale mécanique. Il est généralement administré sous forme de comme bain de bouche, mais peut également être utilisé sous forme de gel, de vernis et de puce sous-gingivale. L’utilisation de la chlorhexidine, en plus du brossage régulier des dents, peut réduire l’accumulation de la plaque dentaire et peut donc être très bénéfique dans le traitement de la parodontite chronique. Une avancée relativement récente dans la pharmacothérapie des maladies parodontales est la puce de gluconate de chlorhexidine. Après un nettoyage professionnel, cette puce est placée dans la poche parodontale et assure une libération prolongée et durable du gluconate de chlorhexidine dans la zone affectée.
Antibiotiques systémiques:
Vous pouvez avoir besoin d’antibiotiques systémiques si vous avez des poches profondes persistantes qui ne guérissent pas. Les agents antimicrobiens les plus couramment prescrits sont les tétracyclines, les pénicillines, les macrolides, les quinolones, les céphalosporines et les nitromidazolés.
Si vous avez des questions sur le traitement non chirurgical des maladies gingivales ou si vous souhaitez prendre un rendez-vous avec notre spécialiste des maladies gingivales, veuillez contacter notre cabinet aujourd’hui.
Traitement parodontal chirurgical
Procédures de greffe gingivale
Votre dentiste peut vous recommander une greffe gingivale comme solution pour éviter d’endommager davantage vos gencives et soutenir les dents qui ont été affectées par la maladie parodontale. Bien que cela puisse paraître effrayant, il n’y a aucune raison de s’inquiéter. Chez Blanc Dentaire, nous utilisons des techniques spéciales pour offrir à nos patients des traitements peu invasifs afin d’augmenter les tissus gingivaux affaiblis, perdus ou détériorés.

La technique par tunnélisation
Bien qu’elle représente un défi technique pour le dentiste, la technique de « tunnelisation » offre de nombreux avantages par rapport aux procédures conventionnelles de greffe gingivale. En utilisant cette technique, votre dentiste évite d’avoir à pratiquer une incision verticale dans la zone de récession gingivale, ce qui réduit le traumatisme, élimine le risque de cicatrice, accélère la guérison après l’intervention et améliore les résultats du traitement. Cette approche préserve également l’irrigation sanguine du tissu gingival, ce qui augmente considérablement le taux de réussite de la procédure et permet d’obtenir un résultat plus esthétique.
Autogenous gum grafts
Ces types de greffes de tissu conjonctif proviennent de votre propre corps et sont généralement prélevées du palais de votre bouche et placées à l’endroit où votre gencive ont régressé ou ont été détruites.
Une petite incision est pratiquée dans le palais pour prélever le tissu, qui est ensuite greffé dans la zone à traiter. L’incision du palais est fermée par des petits points de suture.
Cette approche vise à recouvrir et à protéger les surfaces des racines qui ont été exposées et à stimuler la croissance d’une nouvelle gencive pour réparer les lésions. Comme il s’agit de votre propre tissu, il n’y a pas de risque de rejet tissulaire ou de contamination. Cependant, s’il n’y a pas suffisamment de tissus sains disponibles dans votre bouche, cette option n’est plus valable pour vous et votre dentiste peut vous suggérer un traitement alternatif.
Allogreffe
Il est parfois difficile d’extraire une quantité suffisante de tissu sain du patient. Dans ce cas, on utilise une allogreffe à base de tissus mous, telle qu’AlloDerm. AlloDerm est dérivé de tissus cutanés humains et soumis à un processus de nettoyage méticuleux qui élimine toutes les cellules susceptibles d’entraîner un rejet du tissu lorsqu’il est placé dans la bouche.
AlloDerm est utilisé à des fins nombreuses, notamment pour le recouvrement de racines, l’augmentation des tissus mous et la régénération osseuse guidée. Il est idéal pour traiter plusieurs problèmes gingivaux en une seule intervention. Comme le greffon est prélevé d’une autre personne, il n’est pas nécessaire de préparer un second site chirurgical pour l’extraire. Par conséquent, elle est moins douloureuse qu’une autogreffe et la guérison est significativement plus rapide.
Un avantage important des allogreffes est qu’elles éliminent la nécessité de deux sites chirurgicaux, contrairement aux méthodes traditionnelles, qui impliquent le prélèvement de tissus au niveau du palais. Cela permet non seulement de réduire l’empreinte chirurgicale, mais aussi de minimiser les complications postopératoires, ce qui permet une phase de rétablissement plus confortable et moins de visites au cabinet dentaire.
De plus, une allogreffe de tissu mou offre des avantages significatifs en termes d’esthétique dentaire et se fond parfaitement avec la gencive environnante pour créer un aspect naturel. Elle permet également de soulager les personnes souffrant de sensibilité due à la récession gingivale.
En conclusion, la greffe gingivale avec allogreffes de tissus mous représente une nouvelle ère dans le traitement de la gencive, offrant moins d’inconfort, un temps de guérison plus court et des résultats optimaux. Spécialisés dans le traitement des troubles gingivaux tels que la récession, nos parodontistes et notre équipe dentaire utilisent les matériaux de greffe les plus récents et des techniques sophistiquées comme la tunnelisation afin de fournir les meilleurs soins à leurs patients à Montréal.
La chirurgie de réduction des poches (chirurgie avec lambeau)
Si l’inflammation gingivale dans les poches profondes ne disparaît pas après un traitement non chirurgical, votre dentiste peut vous recommander une intervention chirurgicale. Cette opération consiste à soulever la gencive par voie chirurgicale et à exposer les endroits inaccessibles au brossage et à l’utilisation du fil dentaire, à les nettoyer en profondeur en éliminant la plaque et les dépôts de tartre, et à aplanir l’os.
La gencive est ensuite replacée dans sa position initiale et suturée. La chirurgie avec lambeau vous permet de garder plus facilement vos dents et votre gencive saines.
Greffe osseuse
Si l’infection de votre gencive a commencé à dégrader l’os, entraînant le relâchement ou le mouvement des dents, votre dentiste peut vous recommander de procéder à une greffe osseuse. La greffe osseuse servira à soutenir les dents dans la zone affectée et vous évitera de perdre ces dents à cause de la maladie parodontale.
Pour mettre en place un greffon osseux, votre parodontiste ou spécialiste de la gencive commence par anesthésier la zone à l’aide d’un anesthésique local afin que vous ne ressentiez aucune douleur durant l’intervention. Ensuite, il déplace le tissu gingival légèrement vers l’arrière pour exposer l’os de la mâchoire en dessous en faisant une petite incision (coupe) nette dans la gencive. Après avoir désinfecté et nettoyé la zone, il place soigneusement le matériau de greffe osseuse pour combler le défaut. Dans la plupart des cas, une membrane supplémentaire est placée sur le greffon osseux pour permettre une meilleure régénération osseuse. Enfin, la gencive est repositionnée et fermée à l’aide de sutures pour permettre une cicatrisation complète.
Régénération tissulaire guidée (RTG)
Contrairement aux techniques conventionnelles qui se concentrent uniquement sur la réduction de l’inflammation et l’arrêt de la maladie gingivale, la régénération tissulaire guidée est une approche globale qui traite ce problème d’un point de vue régénératif.
La RTG favorise activement la régénération des structures de soutien des dents qui ont été altérées ou perdues en raison d’une maladie parodontale. Elle restaure à la fois l’esthétique et la fonction des dents, offrant des résultats satisfaisants aux patients souffrant des répercussions importantes d’une maladie gingivale sévère.
Cette procédure consiste à placer de manière stratégique une barrière membranaire entre les tissus mous et la surface de la racine de la dent affectée. Cette membrane sert d’obstacle physique, empêchant le mouvement des cellules indésirables et créant un environnement favorable à la régénération des ligaments parodontaux et de l’os. La RTG peut également être associée à des greffes osseuses ou à d’autres matériaux biocompatibles afin de fournir un soutien à la croissance des tissus.
L’une des qualités les plus remarquables de la procédure de RTG réside dans sa capacité à faciliter la régénération des tissus qui ont été perdus à cause de la maladie parodontale. Cela crée une opportunité et encourage le réattachement de la gencive aux dents et la reconstruction de l’os qui maintient les dents en place. Ceci dit, la RTG ne traite pas seulement les lesions existantes mais joue également un rôle majeur dans la prévention d’une détérioration supplémentaire, contribuant significativement à la stabilité durable des dents concernées.
Le succès et le pronostic de la RTG dépendent de différents facteurs, notamment de l’état de santé général du patient, l’étendue de la maladie parodontale et de la compétence du professionnel de santé bucco-dentaire. Si vous décidez de subir un traitement de RTG chez Blanc Dentaire, vous pouvez être assuré que la procédure sera confortable et la guérison sera rapide, grâce à la dernière technologie dentaire disponible au cabinet et à la compétence de notre équipe dentaire dans la réalisation de la procédure.
Pour ceux qui souhaitent une approche efficace du traitement des maladies parodontales, la régénération tissulaire guidée innovante de Blanc Dentaire à Montréal, au Canada, est la réponse. Mettez votre santé bucco-dentaire au sommet de vos priorités aujourd’hui et permettez-nous de vous assister dans la réalisation de vos objectifs de santé bucco-dentaire. Cliquez ici pour prendre rendez-vous avec nos parodontistes chez Blanc Dentaire.